掌握關鍵泌尿道感染護理措施(多喝水、勤排尿),解決常見泌尿道感染護理問題(如疼痛、頻尿)。專業泌尿道感染護理經驗分享,幫助達成泌尿道感染護理目標(預防復發)。透過正確泌尿道感染護理診斷,提供個人化照護方案。
身為一名臨床護理師,我每天都在與各式各樣的病人狀況交手,而泌尿道感染護理絕對是病房和門診裡最常遇到的課題之一。那種頻尿、灼熱、下腹不適的感受,真的只有經歷過的人才懂其擾人程度。接下來,我想用比較系統化卻不失實務經驗的口吻,跟大家深入聊聊我們在臨床上如何全方位地進行泌尿道感染護理。
1. 泌尿道感染護理

1.1 什麼是泌尿道感染?
簡單來說,就是細菌(最常見是大腸桿菌)侵入我們的泌尿系統搞破壞,從尿道、膀胱一路到腎臟都可能受影響。最常見的就是讓人坐立難安的膀胱炎(下泌尿道感染)。
1.2 為什麼發生在我身上?常見危險因子
我觀察到,有些族群特別容易中獎:女性(尿道短)、停經後婦女(荷爾蒙變化)、懷孕媽媽、有結石或攝護腺肥大的男性、長期臥床或使用導尿管的病人,甚至是長期使用免疫抑制劑的朋友。不良的衛生習慣、水分喝太少憋尿,也都是幫兇。
1.3 身體發出的警報:典型與非典型症狀
最經典的莫過於小便時那股灼熱刺痛感(排尿困難),伴隨著一直想跑廁所(頻尿)、尿急,卻只解出一點點(尿量減少),下腹也可能悶痛。尿液常看起來混濁甚至帶血(血尿)。若感染往上走到腎臟(腎盂腎炎),就會出現發燒、畏寒、腰痛,甚至噁心嘔吐等更嚴重的全身性症狀。這些訊號,就是啟動專業泌尿道感染護理的關鍵時機。
1.4 基礎診斷工具:尿液檢查與培養
當病人主訴相關症狀,我們第一步就是確認診斷。常規尿液分析(Urinalysis)可以快速看到是否有膿尿(WBC >5/HPF)、菌尿症(細菌存在)、血尿或蛋白尿。更精確的尿液培養(Urine culture)則能揪出是哪隻細菌在作怪,以及它對哪些抗生素敏感,這對後續精準治療超級重要。
1.5 區分感染類型:下泌尿道 vs. 上泌尿道感染
這點在臨床決策上很關鍵!單純的下泌尿道感染(如膀胱炎),症狀較局部,通常門診口服抗生素治療即可。但若出現發燒、腰痛,就要高度懷疑是較嚴重的上泌尿道感染(腎盂腎炎),這時可能需要住院施打靜脈抗生素,避免併發敗血症。
1.6 反覆感染的困擾:找出根本原因
有些病人,尤其是女性,會一再發生感染,這就是所謂的「反覆性泌尿道感染」。這時絕不能只治標(當次感染),更要積極找出潛在原因:是排尿功能異常?結構性問題(如膀胱憩室)?結石?還是更年期後萎縮性尿道炎?甚至是不當的衛生習慣?完整的評估是有效泌尿道感染護理的基石。
2. 泌尿道感染護理措施

2.1 水分管理:多喝多排是黃金準則
我總是苦口婆心地告訴病人:「水,就是妳最好的藥!」足夠的水分攝取(成人建議每日1500-2000毫升,除非有腎臟或心臟問題需限水)能稀釋尿液、減少細菌停留,並持續沖刷泌尿道。目標是讓尿液呈現清澈淡黃色。定時排尿(每2-3小時一次),絕對避免憋尿,更是基本中的基本。這些看似簡單,卻是泌尿道感染護理措施的核心。
2.2 個人衛生指導:方向很重要!
正確的會陰清潔是預防關鍵!我總是不厭其煩地衛教,尤其是女性:如廁後擦拭一定要「由前往後」(尿道口→肛門),避免將肛門細菌帶到尿道口。每天以清水清潔外陰部即可,避免使用刺激性的肥皂、泡泡浴或陰道灌洗液,它們會破壞正常酸鹼值和菌叢平衡。穿著棉質透氣內褲,避免過緊的褲子也很重要。這些細節都是泌尿道感染護理措施中預防復發的重點。
2.3 藥物治療的護理角色:從給藥到觀察
抗生素是治療主力。我的任務包括:確保病人了解藥物的名稱、劑量、服用時間(特別是有些需要一天多次或隨餐/空腹)、完整療程的重要性(即使症狀改善也要吃完!)。我會密切觀察病人服藥順從性、有無過敏反應(如皮疹、搔癢、呼吸困難)或其他副作用(如腸胃不適、陰道念珠菌感染)。準確執行泌尿道感染護理措施中的藥物管理,是確保療效、減少抗藥性的關鍵。
2.4 緩解不適感:疼痛與排尿困難的處置
那種燒灼感真的很折磨人。除了藥物(如醫師開立的phenazopyridine這類尿道止痛劑,能暫時緩解不適,但要注意會讓尿液變橘紅色),我會教導病人溫水坐浴(約15分鐘,一天數次),利用溫熱水舒緩尿道口的肌肉痙攣和不適。下腹部熱敷也有幫助。這些舒緩技巧是泌尿道感染護理措施中提升病人舒適度不可或缺的一環。
2.5 飲食調整:蔓越莓的角色與迷思
很多病人會問:「護理師,喝蔓越莓汁有效嗎?」目前證據顯示,蔓越莓(尤其是濃縮萃取物或原汁,非含糖飲料)可能透過阻止某些細菌沾附在泌尿道上皮來預防復發,但對於「治療」急性感染效果不明顯。我提醒病人可適量攝取,但別過度依賴而忽略喝水。同時建議避免咖啡、酒精、辛辣食物等刺激性飲料,它們可能加劇不適。均衡飲食仍是根本。
2.6 導尿管相關感染的預防:無菌技術至上
對於必須放置導尿管的病人(如術後、神經性膀胱),「導尿管相關泌尿道感染」(CAUTI)是重大風險。我嚴格執行:只在絕對必要時置入、選擇適當管徑、每日評估是否可儘早移除、維持密閉無菌引流系統(避免任意打開)、保持引流袋低於膀胱位置、固定好尿管避免拉扯尿道、每日以清水清潔尿道口。這些嚴格落實的無菌技術,是泌尿道感染護理措施中預防院內感染的重中之重。
3. 泌尿道感染護理問題
3.1 急性疼痛:燒灼感與腹部不適
這絕對是病人求診的主因,也是護理評估的重點。我會運用疼痛量表(如0-10分)讓病人具體描述疼痛性質(灼熱感、刺痛、悶痛)、位置(下腹、腰部)、強度與持續時間。記錄排尿時疼痛是否加劇。這是制定泌尿道感染護理問題解決方案的起點。
3.2 排尿型態改變:頻尿、尿急、尿量減少
病人常抱怨「一直跑廁所,但每次都只尿一點點」、「有尿意時非常急,差點來不及」。我會請病人記錄排尿日誌(頻率、尿量估算、急迫感程度),觀察是否有排尿困難(需用力)、尿流細小或中斷等情形,這些可能指向其他潛在問題(如阻塞),是重要的泌尿道感染護理問題觀察指標。
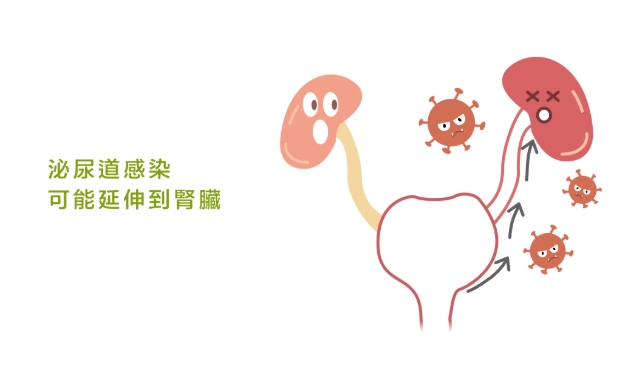
3.3 潛在性感染擴散:腎臟受損與敗血症風險
這是最令人擔憂的泌尿道感染護理問題!尤其是對老年人、糖尿病患、免疫力低下者,細菌可能從膀胱逆行而上,導致腎盂腎炎,甚至侵入血液造成敗血症。我嚴密監測體溫、心跳、血壓、呼吸、意識狀態、腰痛程度。若出現高燒、畏寒、心跳過快、血壓下降、呼吸急促、意識模糊、劇烈腰痛,就是危險徵兆,需立即通報醫師處理。
3.4 知識缺失:對疾病認知與預防的不足
很多病人其實不了解為什麼會感染、如何避免再發。常見迷思如:「症狀好了就可以停藥」、「只有女生會得」、「多喝蔓越莓汁就能治好」、「清潔要用洗劑才乾淨」。缺乏正確知識是導致反覆感染的重要泌尿道感染護理問題。提供個別化、易懂的衛教至關重要。
3.5 焦慮與生活品質下降
頻繁跑廁所、排尿疼痛、擔心感染復發或影響工作社交,都會造成病人明顯的焦慮、煩躁甚至睡眠障礙。記得有位年輕上班族女性,因反覆感染不敢參加重要會議或長途旅行,變得非常憂鬱。正視並處理這類心理社會層面的泌尿道感染護理問題,是整體照護的一部分。
3.6 潛在性營養攝取不足:因噁心或避免喝水
有些病人(尤其上泌尿道感染者)會因發燒、噁心嘔吐而食慾不振。更糟的是,部分病人因為害怕排尿疼痛而「刻意減少喝水」,這反而讓尿液更濃縮、細菌更易滋生!評估病人的攝食量、水分攝取量及意願,也是需要介入的泌尿道感染護理問題。
4. 泌尿道感染護理經驗
4.1 個案分享:年輕女性反覆感染
我曾照顧一位28歲上班族小美,半年內發生三次膀胱炎。仔細詢問她的泌尿道感染護理經驗,發現她工作忙碌常憋尿,愛穿緊身牛仔褲,運動後沒馬上更換濕衣物,性行為後也沒立刻排尿。透過衛教調整這些習慣,加上預防性低劑量抗生素(性行為後服用),追蹤半年未再復發。這經驗讓我深刻體會生活型態調整的重要性。
4.2 個案分享:長期導尿管老年男性的照護挑戰
80歲的王伯伯因中風臥床長期留置導尿管,反覆發燒住院。檢視他的泌尿道感染護理經驗,發現固定尿管方式不佳造成拉扯、家屬清潔尿道口方式不當(用肥皂且方向錯誤)、引流袋位置過高。我們重新衛教家屬正確固定與清潔技巧、確保引流系統密閉與低位、並與醫師討論間歇導尿的可能性。雖仍有感染,但頻率大幅降低。
4.3 面對抗生素抗藥性的棘手狀況
臨床上越來越多對一線抗生素產生抗藥性的菌株,這是個令人頭痛的泌尿道感染護理經驗。曾遇過一位糖尿病婦女,因多重抗藥性細菌感染,口服藥效果差,必須反覆住院打靜脈抗生素。除了密切監測治療反應及副作用,更需強化她的血糖控制和預防措施,過程艱辛。這凸顯出抗生素合理使用與預防勝於治療的重要性。
4.4 更年期後婦女的特殊考量
荷爾蒙變化導致泌尿生殖道萎縮,是停經後婦女易反覆感染的主因之一。單純用抗生素效果往往有限。我的泌尿道感染護理經驗是:衛教局部雌激素軟膏(經醫師評估後使用)的重要性,它能恢復黏膜健康及酸鹼值,減少感染風險。同時評估是否合併骨盆底鬆弛問題。
4.5 兒童泌尿道感染:警覺性要高
小朋友表達能力有限,症狀可能不典型(僅發燒、哭鬧、食慾差、嘔吐)。我的泌尿道感染護理經驗提醒我,對不明原因發燒的嬰幼兒,一定要收集乾淨的尿液檢體(例如尿液收集袋,必要時導尿)。兒童泌尿道感染需更積極找出是否有膀胱輸尿管逆流或其他結構異常的可能。
4.6 病人衛教中的溝通技巧
有效的溝通是成功衛教的關鍵。我學到的寶貴泌尿道感染護理經驗是:避免使用太多專業術語;用病人能理解的比喻(如「尿道像水管,細菌就是水管裡的髒東西,多喝水就像用水沖刷水管」);提供圖文並茂的單張;鼓勵病人回覆示教(如:「請示範給我看妳會怎麼清潔?」);並給予正向回饋。衛教後詢問:「還有哪裡不清楚?」往往比「都懂了嗎?」更能開啟對話。
5. 泌尿道感染護理目標
5.1 首要目標:有效控制與根除感染
這是泌尿道感染護理目標的核心!透過正確給藥、確保治療順從性、監測治療反應(症狀改善、追蹤尿液檢查/培養結果),最終目標是清除病原菌,尿液檢查恢復正常。我們會設定具體的評估時間點,例如治療開始後24-48小時內應觀察到症狀緩解。
5.2 減輕病人疼痛與不適
沒有人應該忍受那種灼熱刺痛!我們的泌尿道感染護理目標是:透過藥物治療、非藥物措施(溫水坐浴、熱敷)和衛教(如排尿技巧),讓病人的疼痛指數(例如從7-8分)在可接受的時間範圍內(例如12-24小時)顯著降低(例如降到3分以下)。病人的主觀感受是重要的評量指標。
5.3 恢復正常排尿功能
協助病人擺脫頻尿、尿急、尿量減少的困擾是明確的泌尿道感染護理目標。期望在感染控制後,病人能恢復其生病前的排尿頻率和型態。對於功能性問題導致的殘餘尿,則需個別評估與訓練(如膀胱訓練)。
5.4 預防併發症與感染擴散
我們設定積極的泌尿道感染護理目標:嚴密監測,早期發現並預防腎盂腎炎、腎膿瘍、菌血症或敗血症等高風險併發症的發生。具體目標包括:病人治療期間體溫維持正常範圍、無腰痛加劇、無意識狀態改變、生命徵象穩定。
5.5 提升疾病認知與自我管理能力
衛教不是講完就算了。我們的泌尿道感染護理目標是:在出院前(或門診衛教結束前),病人或主要照顧者能:
- 正確說出泌尿道感染的原因、危險因子與個人相關因子。
- 清楚描述藥物名稱、劑量、服用時間、完整療程的必要性及可能的副作用。
- 正確示範個人衛生技巧(如由前往後擦拭)。
- 理解充足水分攝取與避免憋尿的重要性。
- 了解需要立即回診的警訊症狀。
- 對於反覆感染者,能說出預防復發的具體策略。
5.6 防止復發
對於反覆感染的患者,設定中長期的泌尿道感染護理目標至關重要:透過找出並矯正潛在風險因子(如結石、糖尿病控制、結構異常、不當衛生習慣)、執行預防措施(如預防性抗生素、荷爾蒙治療、蔓越莓補充品),目標是顯著降低復發頻率(例如從半年3次降到1年1次以下),甚至完全避免再發。
6. 泌尿道感染護理診斷
6.1 急性疼痛 與泌尿道感染發炎反應有關
這是最常見的護理診斷。我們透過病人主訴(疼痛性質、位置、強度、持續時間)、觀察(表情痛苦、坐立不安、排尿時猶豫或呻吟)以及生理徵象(可能心跳加快)來確立此診斷。這項泌尿道感染護理診斷直接指導我們執行止痛措施與舒緩技巧。
6.2 排尿型態改變:頻尿/尿急 與膀胱發炎、刺激有關
依據症狀(排尿次數異常增加、尿急迫感、夜尿)和排尿日誌記錄來確立。這個泌尿道感染護理診斷提醒我們需協助病人管理症狀、進行膀胱訓練(若適用)、並探討症狀是否在治療後改善。
6.3 潛在危險性感染:腎臟損傷及敗血症 與細菌上行有關
我們根據病人的感染部位(下泌尿道或懷疑上泌尿道)、嚴重程度、以及是否為高風險族群(如老年人、糖尿病、免疫不全、阻塞性病變)來下此泌尿道感染護理診斷。這驅使我們加強監測生命徵象、症狀變化,並即時通報異常。
6.4 知識缺失(特定的) 與缺乏泌尿道感染相關資訊來源有關
透過評估病人對疾病成因、治療、預防措施的了解程度,以及是否存在迷思,來確立此診斷。這個泌尿道感染護理診斷是我們執行個別化、有效性衛教的基礎依據。重點在「特定性」,即找出病人究竟欠缺哪部分的知識。
6.5 自我健康管理增進的準備度
這是一個正向的護理診斷!當病人表現出學習意願、主動提問預防方法、願意嘗試改變行為(如多喝水、調整衛生習慣)時,我們可以下此診斷。這個泌尿道感染護理診斷預示著病人有良好的潛力去執行預防措施,我們應積極回應並強化其動機與能力。
6.6 焦慮 與健康狀況威脅、症狀不適有關
泌尿道感染帶來的身體不適和對復發的擔憂,常導致病人焦慮。我們透過觀察(緊張神情、重複詢問、煩躁不安)及病人自陳感受(「我很擔心好不了」、「會不會影響腎臟?」)來評估嚴重度並確立此泌尿道感染護理診斷。這需要我們提供情緒支持、清晰資訊以降低不確定感。

留言討論
發表留言